I. Mở đầu
A. Định nghĩa
Thoái hoá võng mạc trung tâm ở người già (THVMTTNG : AMD-Age-Related Macular Degeration) là bệnh của vùng võng mạc trung tâm, thường biểu hiện lâm sàng sau 50 tuổi, có các triệu chứng sớm và muộn như sau:
1. Sớm
- Các đốm vàng ở hoàng điểm (drusen).
- Tăng sắc tố của tế bào biểu mô sắc tố võng mạc
- Ranh giới rõ, do mất sắc tố của tế bào biểu mô sắc tố.
2. Muộn
- Teo võng mạc hình bản đồ của lớp biểu mô sắc tố, có thể nhìn thấy mạch máu hắc mạc ở dưới.
- Bong biểu mô sắc tố có hoặc không kèm theo bong thanh dịch võng mạc trung tâm.
- Tân mạch hoá dưới lớp biểu mô sắc tố hoặc dưới võng mạc.
- Mô sẹo xơ thần kinh đệm, xuất huyết hoặc xuất tiết.
B. Tỷ lệ mắc bệnh
THVMTTNG là nguyên nhân hay gặp nhất gây mất thị lực không hồi phục ở phương Tây đối với những người trên 50 tuổi. Tỷ lệ mắc bệnh gây tổn thương thị lực tăng lên theo tuổi. ở Mỹ, ít nhất 10% những ngừơi từ 65-75 tuổi bị mất thị lực trung tâm do THVMTTNG. Người trên 75 tuổi thì 30% bị tổn thương do bệnh này ở các mức độ khác nhau.. Giai đoạn cuối (dẫn đến mù) của THVMTTNG gặp ở khoảng 1.7% người trên 50 tuổi và 18% ở người trên 85 tuổi. THVMTTNG có 2 thể:
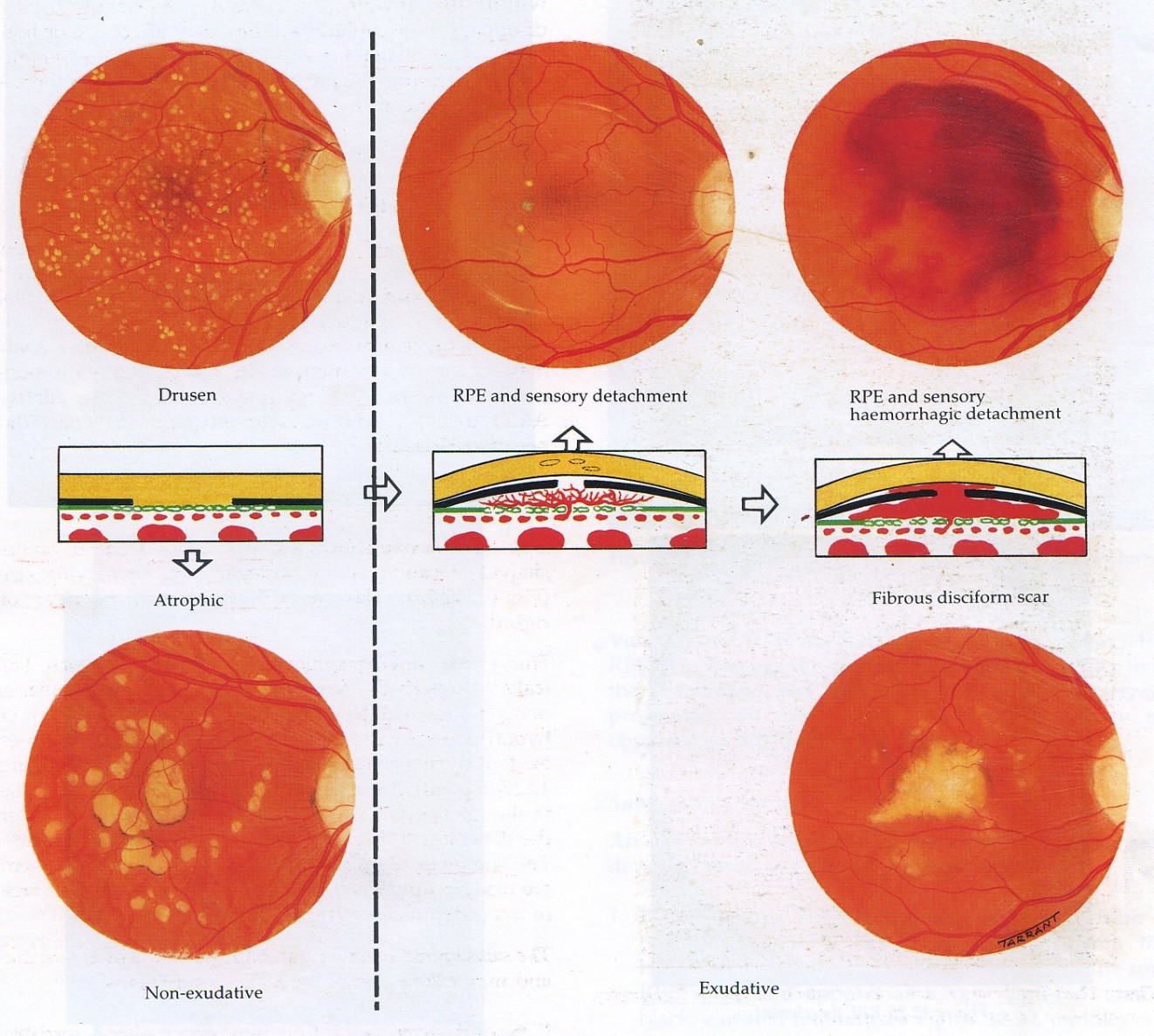
1. THVMTTNG thể khô (teo, không xuất tiết), hay gặp nhất, bệnh tiến triển chậm, đặc điểm là drusen và teo hình địa đồ của biểu mô sắc tố.
2. THVMTTNG thể ướt (xuất tiết, tân mạch), ít gặp hơn nhưng nặng, đặc trưng màng tân mạch hắc mạc và sẹo dưới võng mạc.
C. Các yếu tố nguy cơ
THVMTTNG phổ biến nhất ở Canada. Các yếu tố di truyền và môi trừơng tham gia vào biến đổi nguy cơ gây tổn thương thị lực, tuy nhiên tầm quan trọng của chúng còn chưa được rõ. Hút thuốc lá là yếu tố làm biến đổi duy nhất.
II. Drusen
A. Sinh bệnh học
Mất thị lực trong THVMTTNG là kết quả những thay đổi do lắng đọng các chất bất thừơng trong màng Bruch. Chất này xúât phát từ các tế bào biểu mô sắc tố, lắng đọng lại do thất bại trong việc làm sạch các mảnh vụn ở vùng này. Drusen là chất lắng đọng đặc biệt của các chất bất thừơng này, khu trú giữa phiến đáy (basal lamina) của biểu mô sắc tố và lớp collagen bên trong của màng Bruch. Chất bất thừơng cũng tích luỹ khắp màng Bruch. Có giả thuyết cho rằng lượng lipid của drusen có thể là yếu tố quyết định đến tổn thương võng mạc sau này.
B. Các triệu chứng
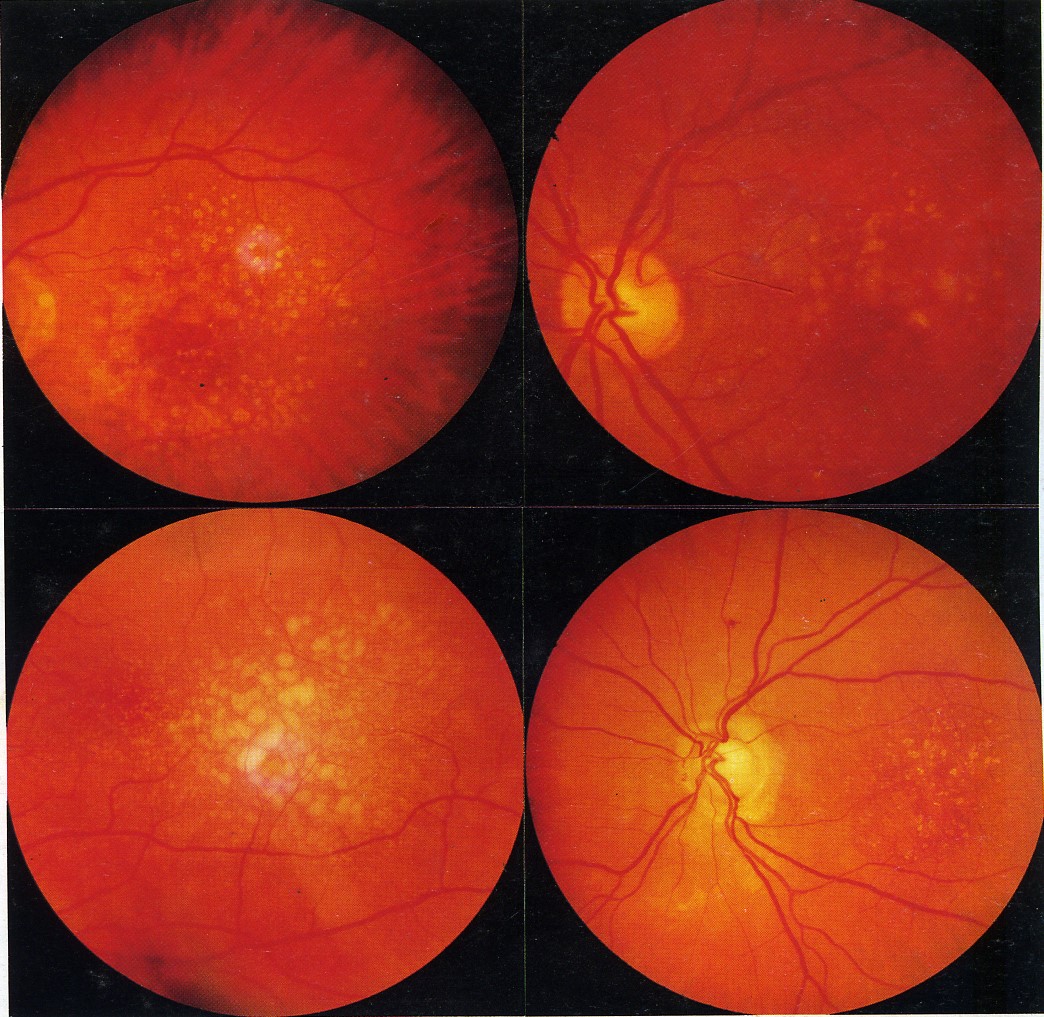
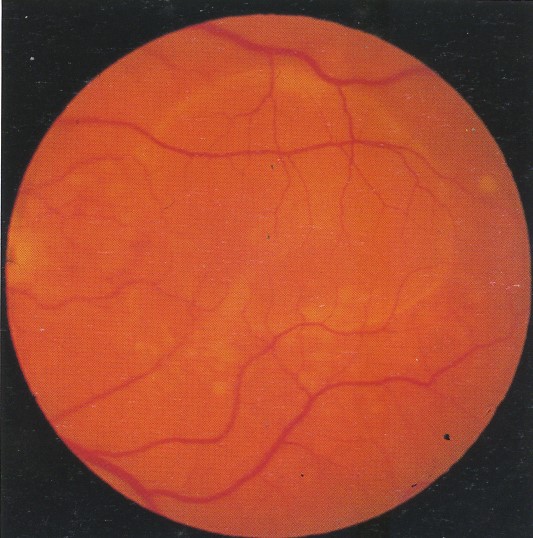
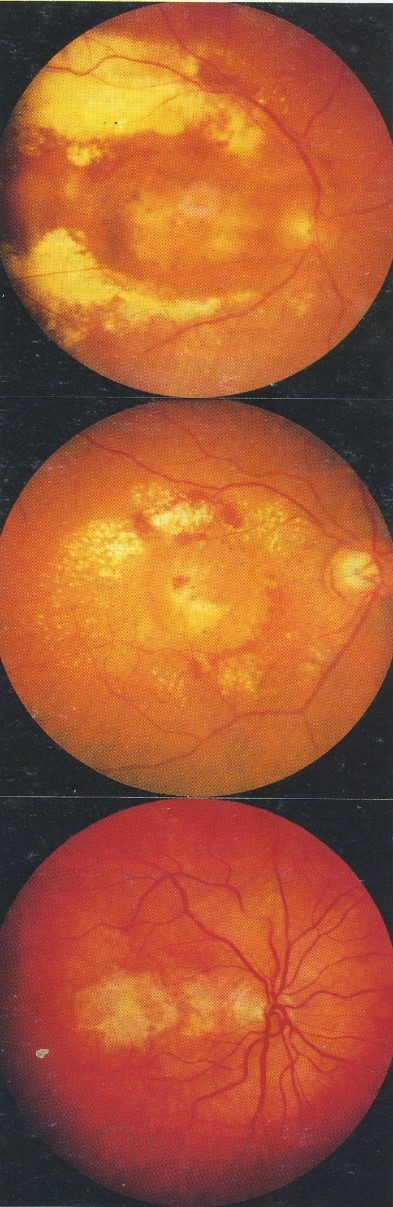
Drusen biểu hiện là những nốt mầu vàng dưới biểu mô sắc tố, phân bố đối xứng ở cực sau của hai mắt . Chúng có thể thay đổi về số lượng, kích thước, hình dạng độ cao, diện tích và phối hợp với thay đổi lớp biểu mô sắc tố . ở một số bệnh nhân, drusen có thể hạn chế ở vùng hoàng điểm, trong khi các bệnh nhân khác chất lắng đọng lại ở xung quang ngoài hoàng điểm. Drusen hiếm khi thấy trên lâm sàng ở người dưới 45 tuổi, thường tấy tuổi 45 đến 60 tuổi và phổ biến ở lưa tuổi này. Với tuổi càng cao, chúng tăng lên về kích thước và số lượng.
1. Drusen cứng: nhỏ, tròn, ranh giới rõ, đốm vàng-trắng phối hợp với rối loạn chức năng của lớp tế bào biểu mô sắc tố khu vực và thừơng là vô hại.
2. Drusen mềm: to hơn, và bờ ranh giới không rõ ràng. Chúng thừơng to dần ra và hợp lại để tạo thành dạng bong rắn chắc “kiểu drusen” của biểu mô sắc tố, thấy rõ nhất khi chụp mạch huỳnh quang. Sự xuất hiện drusen mềm phối hợp với nhau tại vùng hoàng điểm thừơng là tiền triệu của THVMTTNG thể xuất tiết và teo. ở một số trừơng hợp drusen có thể bị canxi hoá teo thứ phát và có hình ảnh óng ánh.
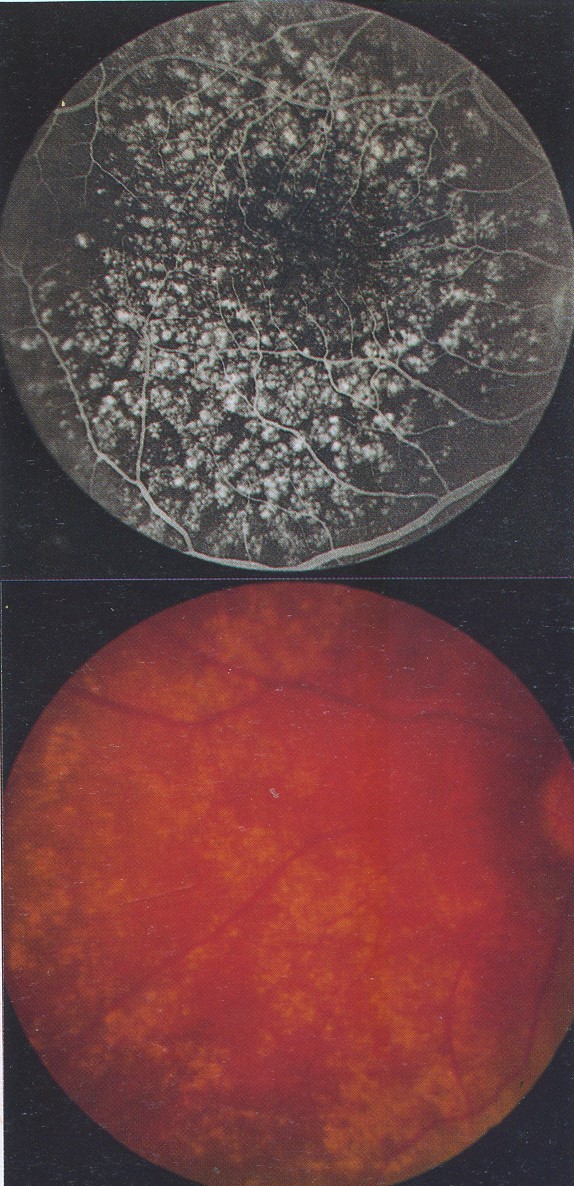
C. Chụp mạch huỳnh quang
Chụp mạch huỳnh quang tuỳ thuộc ở tình trạng của lớp biểu mô sắc tố và độ bắt mầu của drusen.
1. Tăng huỳnh quang: do khuyết tật cửa sổ vì teo biểu mô sắc tố phía trên và bắt mầu muộn. Có giả thuyết cho rằng drusen tăng huỳnh quang là ưa nước ( thành phần lipid thấp) và dễ tạo thành màng tân mạch hắc mạc.
2. Giảm huỳnh quang: là ky nước (thành phần lipid cao), nếu rộng và kết hợp lại với nhau, dễ tạo thành bong biểu mô sắc tố. Kéo dài giai đoạn lấp đầy mạch máu hắc mạc có thể là dấu hiệu dầy lên của màng Bruch.
D. Chẩn đoán phân biệt
1.Drusen di truyền tính trạng trội (Thoái hoá dạng tổ ong Doyne - Doyne honeycomb dystrophy) bệnh ít gặp trong đó drusen xuất hiện từ 20 tuổi đến 30 tuổi.
2. Xuất tiết cứng: như ở bệnh lý võng mạc do đái tháo đừơng, khi khám không cẩn thận, có thể bị nhầm lẫn với drusen. Tuy nhiên, không giống như drusen, chúng nằm ở trong võng mạc, và sắp xếp thành hình vòng tròn hay thành đám và kèm theo có biến đổi về vi phình mạch và xuất huyết.
3. Viêm cầu thận tăng sinh màng týp 2: là bệnh hiếm gặp có đặc điểm là đái ra máu, đái ra prôtêin và suy thận. Bệnh nhân bị cả hai bên mắt, đối xứng, các tổn thương mầu vàng lan toả, giống như drusen ở cực sau.
4. Các nguyên nhân khác: lốm đốm võng mạc do di truyền như: fundus flavimaculatus, bệnh Stargardt, võng mạc lốm đốm lành tính, loạn dưỡng hoàng điểm bắc Carolina và hội chứng Alport. Trong số đó, các tổn thương đáy mắt hay gặp ở người trẻ hơn là drusen.
E. Drusen và AMD
Mặc dù rất nhiều bệnh nhân bị drusen có thị lực bình thừơng trong suốt cuộc đời, nhiều người bị tiến triển thành THVMTTNG. Vai trò chính xác của drusen trong quá trinhg sinh bệnh THVMTTNG còn chưa được rõ, tuy nhiên thành phần hoá học của nó có thể có liên quan. Các triệu chứng phối hợp với tăng nguy cơ của mất thị lực gồm drusen lớn hoặc/ và drusen mềm và tăng huỳnh quang lớp biểu mô sắc tố, đặc biệt nếu mắt kia đã bị THVMTTNG.
F. Điều trị dự phòng.
1. Quang đông laser argon năng lượng thấp làm giảm số lượng và sự lan toả của drusen và cũng có thể phần nào cải thiện chức năng thị giác. Tuy nhiên có thể có tác dụng phụ, vì tạo điều kiện cho màng tân mạch hắc mạc phát sinh. Như vậy trên thực tế không nên điều trị dự phòng bằng laser.
2. Các chất chống ôxy hoá phụ trợ (vitamin C, vitamin E và bêta-caroten) và zinc (kẽm) có thể bảo vệ mắt drusen tiển triển thành THVMTTNG.
III. Thoái hoá võng mạc trung tâm người già (Thể Khô)
THVMTTNG thể khô là teo dần dần các tế bào cảm thụ ánh sáng, biểu mô sắc tố và các mao mạch hắc mạc, đôi khi xảy ra khi bong biểu mô sắc tố rút hết.
1. Biểu hiện: thị lực giảm sút dần dần qua hàng tháng tới năm. Thường bị cả hai mắt, nhưng không đối xứng.
2. Các triệu chứng (theo thứ tự thời gian)
- Tăng huỳnh quang hoặc teo biểu mô sắc tố phối hợp với drusen hoàng điểm.
- Teo biểu mô sắc tố tạo thành vòng tròn ranh giới rõ rệt, phối hợp với mất mao mạch hắc mạc ở các mức độ khác nhau.
- Lan rộng khu vực teo, nhìn thấy mạch máu hắc mạc trong vùng teo và drusen có trước đó mất đi (teo dạng bản đồ). Thị lực giảm sút nặng nếu hoàng điểm bị tổn thương.
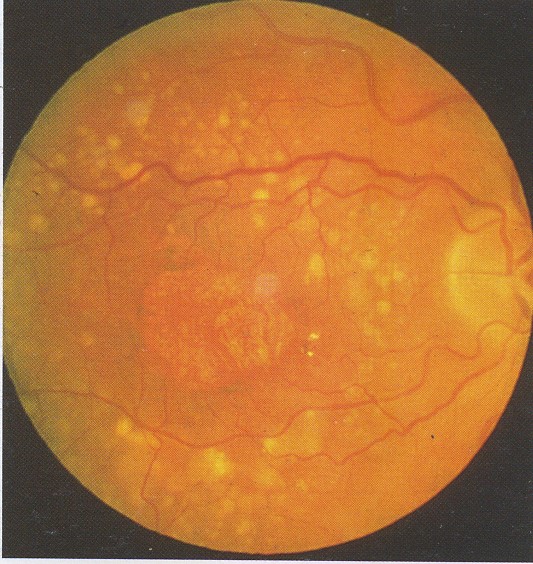
3. Chụp mạch huỳnh quang: cho thấy tăng huỳnh quang do huỳnh quang nền hắc mạc không bị che. Có thể rộng hơn khi khám trên lâm sàng, nếu các mao mạch hắc mạc ở dưới không bị tổn thương.
4. Điều trị: là không thể, tuy nhiên các phương tiện hỗ trợ thị giác, có thể giúp ích nhiều bệnh nhân.
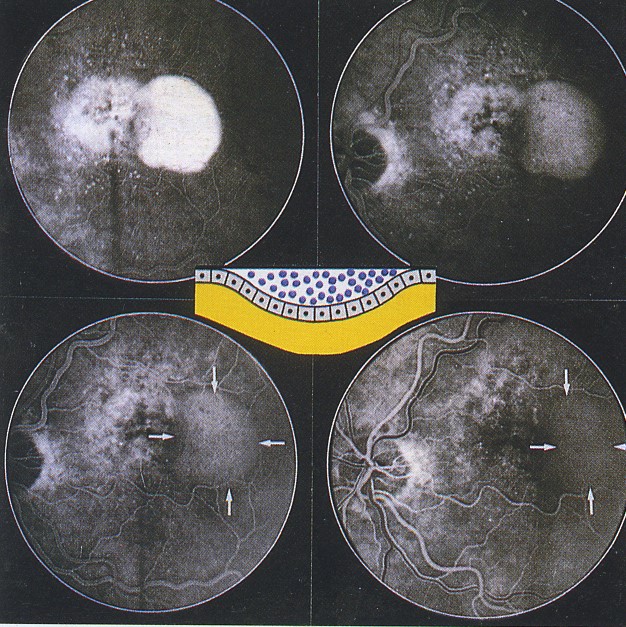
IV. Bong biểu mô sắc tố
Bong biểu mô sắc tố được cho rằng do nguyên nhân: giảm dẫn truyền nước của màng Bruch khi bị dầy lên, như vậy ngăn cản vận chuyển của dịch từ biểu mô sắc tố về hắc mạc.
A. Chẩn đoán
1. Biểu hiện: biến hình một bên mắt và suy giảm thị lực trung tâm.
2. Các triệu chứng:
- Bọng bong nhô cao, hình tròn ranh giới rõ rệt ở hậu cực với kích thước thay đổi.
- Dịch dưới biểu mô sắc tố thừơng trong nhưng có thể đục.
3. Chụp mạch huỳnh quang
- Giai đoạn tĩnh mạch cho thấy các vùng bong có giới hạn rõ rệt, tăng huỳnh quang do tập trung thuốc nhuộm chỗ bong.
- Giai đoạn muộn: tăng huỳnh quang nhưng không thay đổi về kích thứơc.
4. ICG hình ovan tăng huỳnh quang, kèm theo vòng mờ xung quang của tăng huỳnh quang.
|
Ghi chú: Quang đông laser không thể thực hiện đối với bong biểu mô sắc tố |
B. Tiến triển
Có thể tiến triển các loại sau :
1. Tự khỏi: không để lại vết tích, đặc biệt ở bệnh nhân trẻ.
2. Teo hình bản đồ: có thể tạo thành, hoặc mất đi ở một số bệnh nhân.
3. Bong thanh dịch: có thể xảy ra do phá vỡ hàng rào mạch máu võng mạc ngoài, cho phép dịch đi qua vào trong khoang dưới võng mạc. Do dính tương đối lỏng lẻo giữa biểu mô sắc tố và võng mạc cảm giác, dịch dưới võng mạc lan rộng hơn và ranh giới không rõ rệt như bong biểu mô sắc tố.
4. Tân mạch hắc mạc ẩn: có thể tạo thành loại hiện hoặc ẩn
5. Rách biểu mô sắc tố
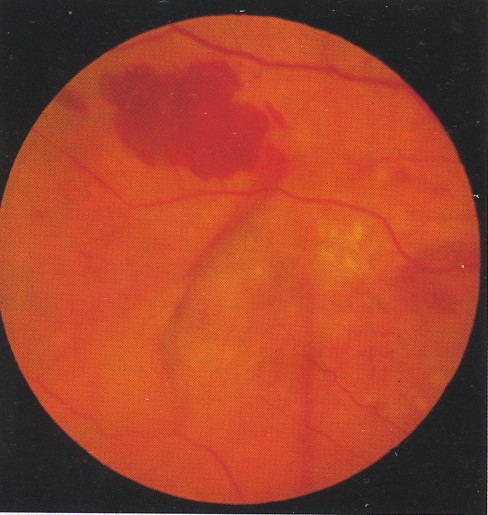
V. Rách biểu mô sắc tố võng mạc
Rách biểu mô sắc tố có thể gặp ở chỗ tiếp giáp của biểu mô sắc tố bị bong và chỗ dính, nếu lực kéo tiếp tuyến đủ để làm rách. Rách có thể tự nhiên hoặc sau khi quang đông màng tân mạch hắc mạc ở mắt bị bong biểu mô sắc tố.
1. Biểu hiện: đột nhiên tổn thương thị lực trung tâm.
2. Triệu chứng: Nứt biểu mô sắc tố hình liềm ở mép của chỗ bong thanh dịch trước đó, với một vạt bị gấp co vào.
3. Chụp mạch huỳnh quang: giảm huỳnh quang chỗ mép rách do bị dầy và gấp lên, với tăng huỳnh quang liền kề do các mao mạch hắc mạc hiện ra.
4. Tiên lượng: của rách dưới hố trung tâm hoàng điểm là tiên lượng xấu. Bong biểu mô sắc tố nếu có rách tiên lượng xấu và có nguy cơ đặc biệt mất thị lực ở mắt bên kia. Một số ít thị lực tốt mặc dù rách biểu mô sắc tố, đặc biệt nếu không tổn thương vùng hố trung tâm.
VI. Thoái hoá võng mạc trung tâm ở người già (Thể ướt)
A. Bệnh sinh
THVMTTNG thể ướt (xuất tiết) là do màng tân mạch hắc mạc có nguồn gốc từ mao mạch hắc mạc, phát triển xuyên qua màng Bruch. Màng tân mạch có thể hạn chế ở khoang dưới lớp biểu mô sắc tố(týp 1) hoặc phát triển rộng ra vào khoang dưới võng mạc (týp 2). Màng tân mạch có thể có trứơc hoặc sau bong biểu mô sắc tố, tuy nhiên 2 yêú tố này có thể không có liên quan trực tiếp.
B. Đặc điểm lâm sàng
1. Biểu hiện: Biến hình và tổn thương thị lực trung tâm do rò dịch từ màng tân mạch hắc mạc. ở giai đoạn này điều trị bằng laser argon có thể có lợi.
2. Các triệu chứng: Nhiều trường hợp màng không xác định khi soi đáy mắt.
- Dưới biểu mô sắc tố (týp 1) Màng tân mạch hắc mạc có thể phát hiện khi khám: tổn thương hơi nhô cao,vàng-hồng hoặc lam-sám.
- Dưới võng mạc (týp 2) Màng tân mạch có thể tạo nên: quầng dưới võng mạc hoặc đám sắc tố mâù xẫm.
- Triệu chứng hay gặp rò rỉ từ màng tân mạch hắc mạc, dẫn đến bong thanh dịch , xuất huyết và xuất tiết cứng dứơi võng mạc.
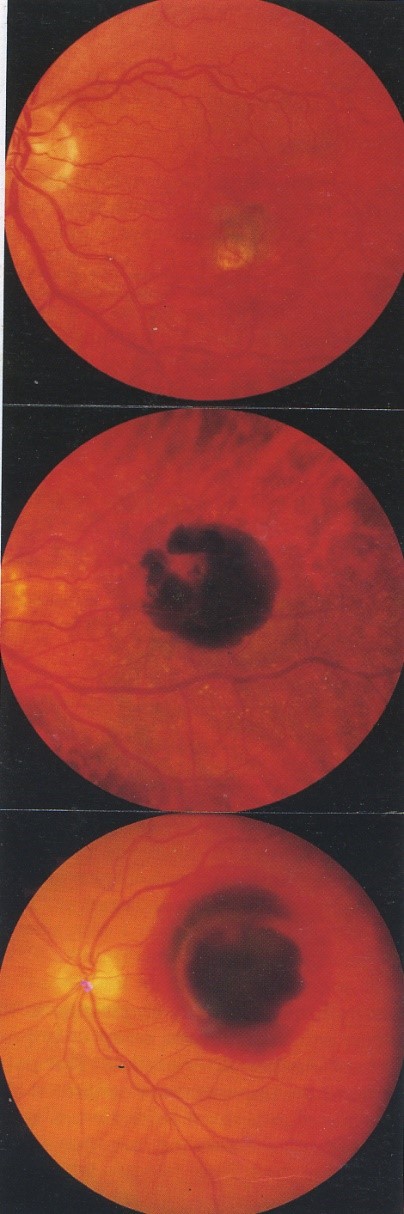
C. Chụp mạch huỳnh quang
Chụp mach huỳnh quang rất quan trọng để phát hiện chính xác khu trú của màng tân mạch hắc mạc có liên quan tới hố trung tâm hoàng điểm hay không.
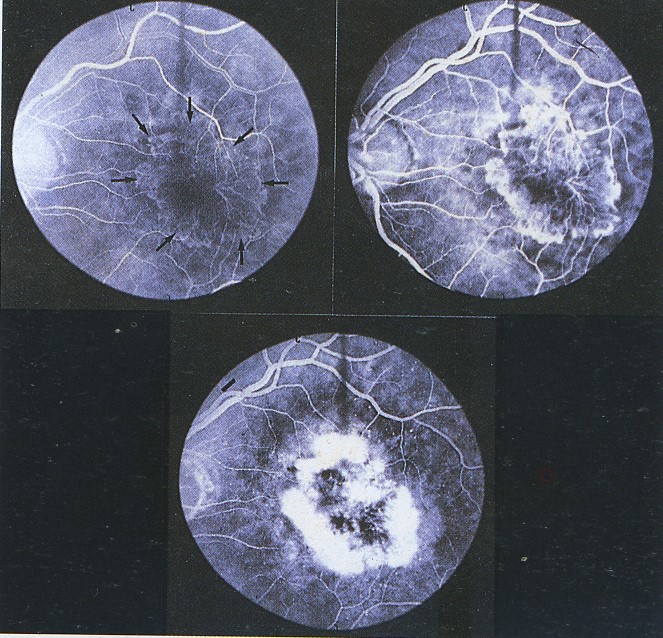
1. Màng tân mach hắc mạc điển hình: là màng được xác định rõ, thuốc nhuộm kiểu đăng ten ngay trong giai đoạn sớm nhất, chất huỳnh quang sáng trong suốt giai đoạn, rồi rò rỉ vào khoang dưới võng mạc và quanh màng tân mạch hắc mạc trong 1-2 phút. Tổ chức xơ của màng tân mạch tăng huỳnh quang ở giai đoạn muộn. Màng tân mạch điển hình được phân loại theo sự liên quan của chúng với trung tâm vùng hoàng điểm vô mạch như sau :
- Ngoài hố trung tâm: Màng tân mạch trên 200 àm tính từ trung tâm vùng hoàng điểm vô mạch
- Dưới hố trung tâm: màng tân mạch che phủ trung tâm của vùng hoàng điểm vô mạch , có thể trực tiếp hoặc lan từ vùng ngoài hố trung tâm vào. Khoảng 70% màng tân mạch hắc mạc phát triển rộng ra dứơi hố trung tâm trong 1 năm. Tiên lượng thị lực là rất xấu.
- Gần kề hố trung tâm: màng tân mạch dưới 200 àm từ trung tâm vùng vô mạch, nhưng không ảnh hưởng đến nó.
2. Màng tân mach hắc mạc ẩn: là màng khó xác định được ranh giới, có ít triệu chứng chính xác ở giai đoạn sớm, nhưng tăng rò rỉ huỳnh quang giai đoạn muộn.
3. Màng xơ mạch và bong biểu mô sắc tố: kết hợp của màng tân mạch hắc mạc và bong biểu mô sắc tố. Huỳnh quang của màng tân mạch sáng hơn là bong (điểm nóng-hot spot). Một số trừơng hợp, màng tân mạch có thể bị che lấp bởi máu hoặc dịch đục.
D. Chụp mạch bằng indocyanin green (ICG)
IGG có thể ưu việt hơn chụp huỳnh quang. Với bứơc sóng dài, sát hồng ngoại có thể thâm nhập vào biểu mô sắc tố và hắc mạc, và ít được hấp thu bởi hồng cầu. Các tính chất đó ICG hơn Fluorescein và có giá trị đặc biệt trong các tình huống sau đây:
- Màng tân mach ẩn hoặc khó xác định ranh giới
- Phân biệt dịch bong với màng xơ mạch và bong biểu mô sắc tố
- Màng tân mạch phối hợp với xuất huyết, sắc tố, hoặc chất tiết phủ lên trên. Tuy nhiên, ICG cho thấy một “điểm nóng” của màng tân mạch phía dưới xuất huyết.
- Màng tân mạch tái phát gần sát với một sẹo quang đông.
E. Diễn biến
Diễn biến của màng tân mạch hắc mạc không được điều trị thừơng tiên lượng rất xấu. Các biến chứng tiếp theo có thể là :
1. Bong biểu mô sắc xuất huyết gây ra do vỡ các mạch máu bên trong màng tân mạch. Ban đầu, máu bị giới hạn dưới khoang biểu mô sắc tố. Xuất huyết sau đó có thể vào khoang dưới võng mạc, lan toả mạnh hơn và một mầu đỏ nhạt hơn.
2. Xuất huyết dịch kính hiếm gặp khi máu dưới lớp võng mạc cảm thụ thâm nhập vào bên trong khoang dịch kính.
3. Sẹo dứơi võng mạc(hình đĩa) sau giai đoạn xuất huyết, tân mạch từ hắc mạc đi vào. Sẹo hình xơ đĩa ở hố trung tâm gây mất vĩnh viễn thị lực trung tâm.
4. Xuất tiết mảng: cả trong và dưới võng mạc, có thể ở một số mắt với các sẹo hình đĩa, do rò rỉ mãn tính từ màng tân mạch hắc mạc. Nếu nặng, dịch dưới võng mạc có thể lan ra ngoài hoàng điểm gây tổn thương thị lực ngoại vi.
F. Quang đông bằng laser argon
Điều trị màng tân mạch hắc mạc làm giảm nguy cơ mất thị lực nặng trong một số trừơng hợp. Mục đích là phá huỷ màng tân mạch hắc mạc, trong khi tránh được tổn thương đối với hố trung tâm hoàng điểm. Vì thương tổn có thể điều trị được nếu phát hiện sớm, vì vậy bệnh nhân nên sử dụng test Amsler hàng ngày là vấn đề quan trọng.
1. Chỉ định: Màng tân mạch hắc mạc ngoài hoặc gần kề hố trung tâm có ranh giới rõ (tức là các màng điển hình)
2. Chống chỉ định
- Màng tân mạch hắc mạc ranh giới không rõ ràng: vì màng ẩn hoặc bị che lấp bởi máu, và/hoặc bong biểu mô sắc tố. Trong các trừơng hợp đó, nếu điều trị thừơng là không hoàn toàn bởi vì lan rộng của màng tân mạch không được xác định chính xác.
- Thị lực kém ( < 3/10) thừơng chống chỉ định vì màng tân mạch dưới hố trung tâm hoàng điểm. Thực tế chỉ khoảng 10% mắt là thích hợp cho việc điều trị khi khám lần đầu.
3.Kỹ thuật
- Đo thị lực nhìn xa và gần.
- Vùng ám điểm hoặc biến hình được xác định bằng test Amsler.
- ảnh chụp mạch chất lượng tốt, không quá 72 giờ.
- Dựa vào ảnh chụp mạch huỳnh quang để: khu trú màng tân mạch hắc mạc chính xác liên quan các mốc nhìn thấy trên võng mạc.
- Chu vi của màng tân mạch điều trị được laser các nốt với đường kính 200 àm (0.2-0.5 giây), tiếp đến toàn bộ phủ với các vết đốt năng lượng cao. Laser rộng ra xa mép của màng và tạo thành một vết đốt trắng xoá.
- Chụp đáy mắt sau khi điều trị để có hình ảnh về khoảng rộng của laser.
4. Theo rõi: sát sao để phát hiện sớm màng tân mạch tồn tại hoặc tái phát.
a. Lần đầu theo rõi: 1-2 tuần sau khi laser, với chụp mạch huỳnh quang để đảm bảo điều trị thích hợp.
b. Điều trị lại: được chỉ định nếu màng tân mạch tái phát hoặc tồn tại > 200 àm từ trung tâm của hoàng điểm.
c. Do tái phát có thể gặp sau vài năm sau khi điều trị có hiệu quả, điều quan trọng đối với bệnh nhân là tiếp tục tự mình theo rõi bằng cách dùng thừơng xuyên sử dụng test Amsler. Khi phát hiện bất kỳ một xoắn vặn hoặc ám điểm mới nào, phải đi khám lại ngay.
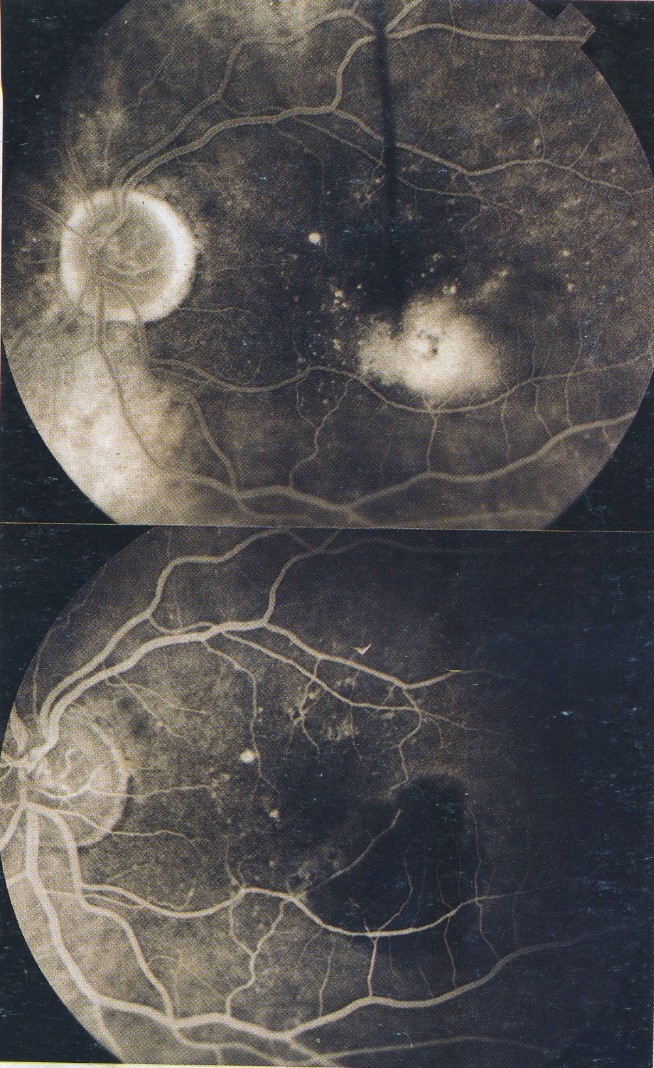
5. Kết quả thừơng thất vọng vì các lý do sau :
- Sử dụng chụp mạch huỳnh quang để đưa ra tiêu chuẩn điều trị, chỉ có tỷ lệ rất ít phù hợp với chỉ định điều trị bằng laser.
- Ngay cả sau khi điều trị thích hợp, tỷ lệ tái phát là trên 50% - hầu hết tái phát là dưới hố trung tâm hoàng đỉêm (subfoveal).
G. Điều trị quang động (photodynamic therapy)
1. Nguyên tắc. Verteporlin, là một chất cảm quang (photosensitizer) hoặc hoạt hoá- ánh sáng, được tiêm tĩnh mạch. Sau đó nó đựơc hoạt hoá bằng cách chiếu ánh sáng từ một nguồn laser điốt bước sóng (689 nm) tương ứng với đỉnh hấp thụ của chất. Lợi ích chính của điều trị quang động là khả năng chọn lọc mô bị thương tổn: khu trú ưu tiên của chất cảm quang đối với màng tân mạchvà cả chiếu tia được giới hạn. Màng tân mạch được chiếu với ánh sáng thấp hơn nhiều so với mức độ cần cho sự phá huỷ bằng nhiệt khi điều trị bằng laser argon, cho phép điều trị màng tân mạch dứơI trung tâm hoàng điểm.
2. Chỉ định.
a. Chỉ định chắc chắn: là dứơi và gần kề trung tâm hoàng điểm, màng tân mạch điển hình < 5400 àm, ở các mắt với thị lực > 1/10.
b. Chỉ định tương đối: là thương tổn > 5400 àm, màng tân mạch cạnh gai thị, lan rộng dứơi trung tâm hoàng điểm và màng tân mạch do các nguyên nhân khác.
3. Chống chỉ định: < 50%, màng tân mạch điển hình và màng tân mạch ẩn, nhưng có thể thay đổi trong các nghiên cứu trong tương lai.
4. Kỹ thuật
- Vertepolin (6mg/kg trọng lượng cơ thể) được truyền nhỏ giọt tĩnh mạch trong 10 phút.
- 5 phút sau laser đíôt tiến hành đốt màng tân mạch trong 83 giây.
- Điều trị lại: được áp dụng cho các vùng rò rỉ tồn tại hoặc rò rỉ mới trong khoảng cách 3 tháng kể từ khi toàn bộ màng tân mạch bị diệt.
5. Kết quả: Màng tân mạch điển hình rất khả thi , với ổn định hoặc cải thiện thị lực ở 60% các trừơng hợp trong 24 tháng.
H. Các điều trị thực nghiệm
1. Phẫu thuật
- Phẫu thuật dưới hoàng điểm: phẫu thuật lấy máu dưới hoàng điểm. và màng tân mạch. Chính xác chỉ định và lợi ích của phẫu thuật đến nay còn chưa rõ. Các kết quả ban đầu cho thấy tỷ lệ tái phát cao và phương pháp này có nguy cơ đáng kể biến chứng dẫn đến mất thị lực và cần phải can thiệp phẫu thuật tiếp theo.
- Dịch chuyển hoàng điểm (macular translocation) nhằm mục đích chuyển hố trung tâm hoàng điểm ra xa màng tân mạch. Phương pháp gồm: gấp củng – hắc mạc (chorioscleral folding), cắt dịch kính và truyền dung dịch BSS dưới võng mạc để gây bong võng mạc thái dương. Tiếp theo trao đổi khí-dịch được thực hiện, tiếp theo bệnh nhân với tư thế thẳng đầu sau phẫu thuật. Nếu thuận lợi, màng tân mạch có thể được quang đông. Kết quả tuỳ thuộc ở sự chuyển dịch có hiệu quả của trung tâm hoàng điểm ra xa màng tân mạch hắc mạc và chức năng của hoàng điểm trứơc phẫu thuật. Chỉ định phẫu thuật đang được nghiên cứu.
- Dịch chuyển xuất huyết dưói hoàng điểm bằng hơi (Pneumatic displacement of submacular haemorrage) gồm bơm hơi vào bên trong buồng dịch kính nhằm mục đích đẩy máu ra khỏi fovea. Phương pháp này có thể thực hiện với chất tiêu fibrin đựơc gọi là chất hoạt hoá tổ chức plasminogen (tissue Plasminogen Activator-tPA).
2. Nhiệt điều trị xuyên đồng tử (transpupillary thermotherapy) dùng laser điốt (810 nm) đối với màng tân mạch ẩn. Người ta suy đoán rằng nó có thể tổn thương hệ mạch hắc mạc sâu, không gây tổn thương tới võng mạc cảm thụ. Cho tới nay chưa có tài liệu nào ủng hộ giả thuyết này.
Bệnh Viện Mắt Hồng Sơn













Chia sẻ